- Как распознать инсульт?
- Особенности женского инсульта
- Принципы лечения
- Реабилитация пациентов перенесших мозговой инсульт
- Реабилитация в остром и раннем восстановительном периодах инсульта
- Амбулаторные реабилитационные мероприятия в восстановительном и резидуальном периодах инсульта
Инсульт – острая сосудистая катастрофа, занимающая первое место в структуре инвалидности и смертности. Несмотря на улучшение медицинской помощи, большой процент людей, перенесших инсульт, остаются инвалидами. В этом случае очень важно реадаптировать таких людей, приспособить их к новому социальному статусу и восстановить самообслуживание.
Мозговой инсульт – острое нарушение мозгового кровообращения, сопровождающееся стойким дефицитом функций мозга. У мозгового инсульта есть синонимы: острое нарушение мозгового кровообращения (ОНМК), апоплексия, удар (апоплексический удар). Различают два основных вида инсульта: ишемический и геморрагический. При обоих видах происходит гибель участка мозга, который кровоснабжался пострадавшим сосудом.
Ишемический инсульт возникает из-за прекращения кровоснабжения участка мозга. Чаще всего причиной этого вида инсульта является атеросклероз сосудов: при нем в стенке сосуда вырастает бляшка, которая увеличивается с течением времени, пока не перекроет просвет. Иногда часть бляшки отрывается и в виде тромба закупоривает сосуд. Тромбы образуются и при фибрилляции предсердий (особенно при хронической ее форме). Другими более редкими причинами ишемического инсульта являются болезни крови (тромбоцитоз, эритремия, лейкемия и др.), васкулиты, некоторые иммунологические нарушения, прием оральных контрацептивов, заместительная гормональная терапия.
Геморрагический инсульт возникает при разрыве сосуда, при нем кровь поступает в ткань мозга. В 60% случаев этот вид инсульта – осложнение гипертонической болезни на фоне атеросклероза сосудов. Разрываются видоизмененные сосуды (с бляшками на стенках). Еще одна причина геморрагического инсульта – разрыв артериовенозной мальформации (мешотчатой аневризмы) – которая является особенностью строения сосудов мозга. Другие причины: заболевания крови, алкоголизм, прием наркотиков. Геморрагический инсульт протекает тяжелее и прогноз при нем более серьезен.
Как распознать инсульт?
Характерным признаком инсульта является жалоба на слабость в конечностях. Нужно попросить человека поднять обе руки вверх. Если у него действительно случился инсульт, то одна рука хорошо поднимается, а другая может или не подняться, или движение получится с трудом.
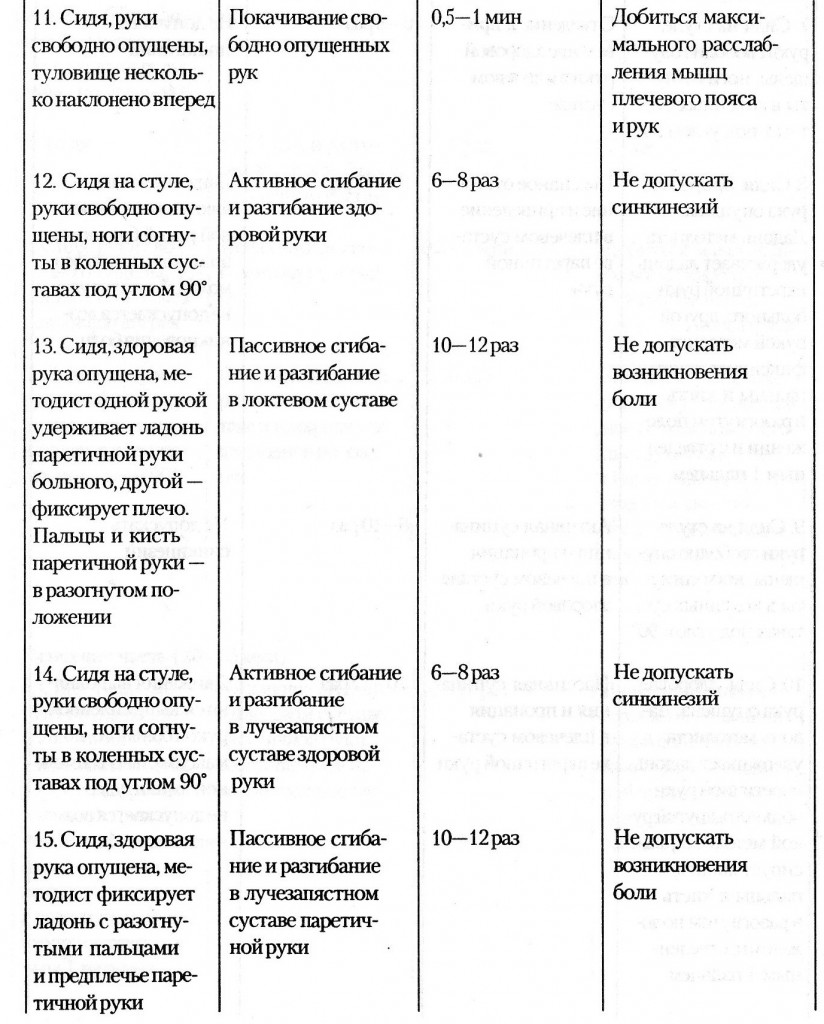
При инсульте наблюдается асимметрия лица. Попросите человека улыбнуться, и вы сразу заметите несимметричную улыбку: один угол рта будет ниже другого, будет заметна сглаженность носогубной складки с одной стороны.
Инсульт характеризуется нарушением речи. Иногда оно бывает достаточно очевидным, так что сомнений в наличии инсульта не возникает. Для распознания менее явных речевых нарушений попросите человека сказать: «Триста тридцать третья артиллерийская бригада». При наличии у него инсульта станет заметна нарушенная артикуляция.
Даже если все эти признаки возникают в легкой форме не надейтесь, что они пройдут сами собой. Необходимо вызвать бригаду скорой помощи по универсальному номеру (как со стационарного телефона, так и с мобильного) – 103.
Особенности женского инсульта
Женщины в большей степени подвержены развитию инсульта, дольше восстанавливаются и чаще умирают от его последствий.
Повышают риск инсульта у женщин:
— курение;
— применение гормональных контрацептивов (особенно в возрасте старше 30 лет);
— заместительная гормональная терапия при климактерических расстройствах.
Нетипичные признаки женского инсульта:
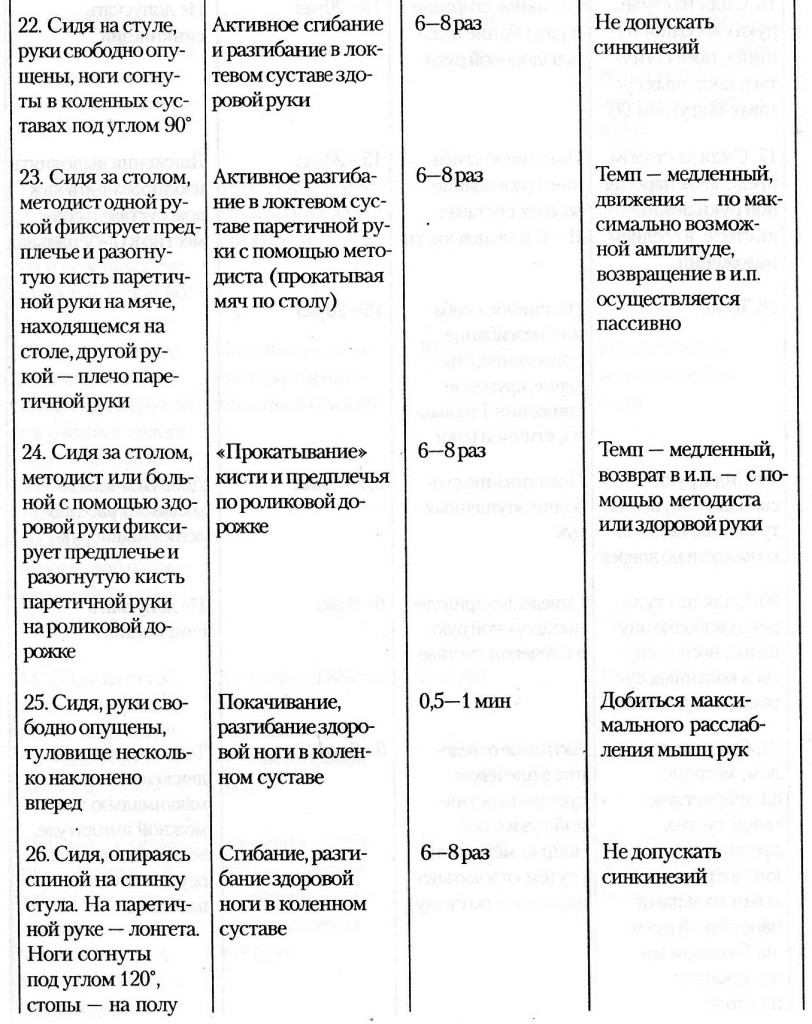
- приступ сильной боли в одной из конечностей;
- внезапный приступ икоты;
- приступ сильной тошноты или боли в области живота;
- внезапная усталость;
- кратковременная потеря сознания;
- резкая боль в груди;
- приступ удушья;
- внезапно участившееся сердцебиение;
- инсомния (бессонница).
Принципы лечения
От раннего начала лечения инсульта зависят дальнейшие перспективы. В отношении инсульта (впрочем, как и в отношении большинства болезней) существует так называемое «терапевтическое окно», когда проводимые лечебные мероприятия наиболее эффективны. Оно длится 2-4 часа, далее участок мозга отмирает, к сожалению, окончательно.
Система лечения пациентов с мозговым инсультом включает три этапа: догоспитальный, стационарный и восстановительный.
На догоспитальном этапе проводят диагностику инсульта и экстренную доставку пациента бригадой скорой помощи в специализированное учреждение для стационарного лечения. На этапе стационарного лечения терапия инсульта может начаться в отделении реанимации, где проводятся неотложные мероприятия, направленные на поддержание жизненно важных функций организма (сердечной и дыхательной деятельности) и на профилактику возможных осложнений.
Особого внимания заслуживает рассмотрение восстановительного периода, потому что зачастую его обеспечение и проведение ложится на плечи родственников пациента. Поскольку инсульты занимают первое место в структуре инвалидности среди неврологических пациентов, и наблюдается тенденция к «омоложению» этого заболевания, каждый человек должен быть ознакомлен с программой реабилитации после перенесенного мозгового инсульта, дабы помочь своему родственнику приспособиться к новой для него жизни и восстановить самообслуживание.
Реабилитация пациентов перенесших мозговой инсульт
Всемирная организация здравоохранения (ВОЗ) дает следующее определение медицинской реабилитации.
Медицинская реабилитация – это активный процесс, целью которого является достижение полного восстановления нарушенных вследствие заболевания или травмы функций, либо, если это невозможно – оптимальная реализация физического, психического и социального потенциала инвалида, наиболее адекватная интеграция его в обществе.
Есть часть пациентов, у которых после инсульта происходит частичное (а порою и полное) самостоятельное восстановление поврежденных функций. Скорость и степень этого восстановления зависят от ряда факторов: период заболевания (давность инсульта), размеры и место очага поражения. Восстановление нарушенных функций происходит в первые 3-5 месяцев от начала заболевания. Именно в это время восстановительные мероприятия должны проводиться в максимальном объеме – тогда от них будет максимальная польза. Кстати, очень важно и то, насколько активно сам пациент участвует в реабилитационном процессе, насколько он осознает важность и необходимость восстановительных мероприятий и прикладывает усилия для достижения максимального эффекта.
Условно выделяют пять периодов инсульта:
- острейший (до 3-5 дней);
- острый (до 3 недель);
- ранний восстановительный (до 6 месяцев);
- поздний восстановительный (до двух лет);
- период стойких остаточных явлений.
Основные принципы реабилитационных мероприятий:
- ранее начало;
- систематичность и длительность;
- комплексность;
- поэтапность.
Восстановительное лечение начинается уже в острый период инсульта, во время лечения пациента в специализированном неврологическом стационаре. Через 3-6 недель пациента переводят в реабилитационное отделение. Если и после выписки человек нуждается в дальнейшей реабилитации, то ее осуществляют амбулаторно в условиях реабилитационного отделения поликлиники (если таковое имеется) или в реабилитационном центре. Но чаще всего такая забота перекладывается на плечи родственников.
Задачи и средства реабилитации различаются в зависимости от периода заболевания.
Реабилитация в остром и раннем восстановительном периодах инсульта
Проводится в условиях стационара. В это время все мероприятия направлены на спасение жизни. Когда угроза для жизни пройдет, начинаются мероприятия по восстановлению функций. Лечение положением, массаж, пассивные упражнения и дыхательную гимнастику начинают с первых дней инсульта, а время начала активных мероприятий по восстановлению (активные упражнения, переход в вертикальное положение, вставание, статические нагрузки) индивидуально и зависит от характера и степени нарушения кровообращения в головном мозге, от наличия сопутствующих заболеваний. Упражнения выполняют только у пациентов в ясном сознании и при их удовлетворительном состоянии. При небольших кровоизлияниях, малых и средних инфарктах – в среднем с 5-7 дня инсульта, при обширных кровоизлияниях и инфарктах – на 7-14 сутки.
В остром и раннем восстановительном периодах основными реабилитационными мероприятиями являются назначение медикаментозных средств, кинезитерапия, массаж.
Медикаментозные средства
В чистом виде применение лекарственных средств не может быть отнесено к реабилитации, потому что это скорее лечение. Однако медикаментозная терапия создает тот фон, который обеспечивает наиболее эффективное восстановление, стимулирует растормаживание временно инактивированных клеток головного мозга. Лекарственные препараты назначаются строго врачом.
Кинезотерапия
В остром периоде она проводится в виде лечебной гимнастики. В основе кинезотерапии лежит лечение положением, проведение пассивных и активных движений, дыхательная гимнастика. На основе активных движений, проводимых сравнительно позже, строится обучение ходьбе и самообслуживанию. При проведении гимнастики нельзя допускать переутомления пациента, нужно строго дозировать усилия и постепенно увеличивать нагрузки. Лечение положением и проведение пассивной гимнастики при неосложненном ишемическом инсульте начинают на 2-4-й день болезни, при геморрагическом инсульте – на 6-8-й день.
Лечение положением. Цель: придать парализованным (паретичным) конечностям правильное положение, пока пациент лежит в постели. Следите за тем, чтобы руки и ноги не находились долго в одном положении.
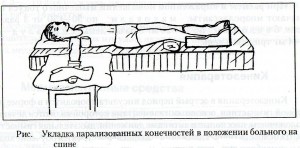 Укладка в положении на спине. Парализованную руку кладут под подушку так, чтобы вся рука вместе с плечевым суставом находилась на одном уровне в горизонтальной плоскости. Затем руку отводят в сторону до угла 900 (если у пациента есть боли, то начинают с меньшего угла отведения, постепенно увеличивая его до 900), выпрямляют и поворачивают кнаружи. Кисть с разогнутыми и разведенными пальцами фиксируют лонгетой, а предплечье – мешочком с песком. Нога на стороне паралича (пареза) сгибается в полене под углом 15-200 (подложите под колено валик), стопа – в положении тыльного сгибания под углом 900 и удерживается в таком положении путем упора в спинку кровати или с помощью специального футляра, в который помещается стопа и голень.
Укладка в положении на спине. Парализованную руку кладут под подушку так, чтобы вся рука вместе с плечевым суставом находилась на одном уровне в горизонтальной плоскости. Затем руку отводят в сторону до угла 900 (если у пациента есть боли, то начинают с меньшего угла отведения, постепенно увеличивая его до 900), выпрямляют и поворачивают кнаружи. Кисть с разогнутыми и разведенными пальцами фиксируют лонгетой, а предплечье – мешочком с песком. Нога на стороне паралича (пареза) сгибается в полене под углом 15-200 (подложите под колено валик), стопа – в положении тыльного сгибания под углом 900 и удерживается в таком положении путем упора в спинку кровати или с помощью специального футляра, в который помещается стопа и голень.
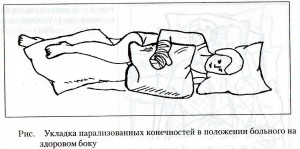 Укладка в положении на здоровом боку проводится путем придания парализованным конечностям сгибательной позы. Руку сгибают в плечевом суставе и локте, помещают на подушку, ногу сгибают в тазобедренном, коленном и голеностопном суставах, помещая на другую подушку. Если мышечный тонус еще не повысился, укладки в положении на спине и здоровом боку меняют каждые 1,5-2 часа. В случаях раннего и выраженного повышения тонуса лечение положением на спине длится 1,5-2 часа, а на здоровом боку – 30-50 минут.
Укладка в положении на здоровом боку проводится путем придания парализованным конечностям сгибательной позы. Руку сгибают в плечевом суставе и локте, помещают на подушку, ногу сгибают в тазобедренном, коленном и голеностопном суставах, помещая на другую подушку. Если мышечный тонус еще не повысился, укладки в положении на спине и здоровом боку меняют каждые 1,5-2 часа. В случаях раннего и выраженного повышения тонуса лечение положением на спине длится 1,5-2 часа, а на здоровом боку – 30-50 минут.
Существуют и иные варианты укладок. J.Vantieghem и соавторы рекомендуют чередовать укладки пациента на спине, на здоровом боку и на парализованной стороне.
 Укладка на спине: голова пациента лежит на подушке, шею сгибать не надо, плечи поддерживаются подушкой. Парализованная рука лежит на подушке на небольшом расстоянии от туловища, выпрямлена в локтевом и кистевом суставах, пальцы выпрямлены. Бедро парализованной ноги разогнуто и уложено на подушку.
Укладка на спине: голова пациента лежит на подушке, шею сгибать не надо, плечи поддерживаются подушкой. Парализованная рука лежит на подушке на небольшом расстоянии от туловища, выпрямлена в локтевом и кистевом суставах, пальцы выпрямлены. Бедро парализованной ноги разогнуто и уложено на подушку.
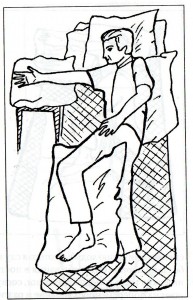 Укладка на парализованной стороне: голова должна находиться в удобном положении, туловище слегка развернуто и поддерживается подушками сзади и спереди. Положение парализованной руки: она полностью опирается на прикроватный столик, в плечевом суставе согнута на 900 и повернута (ротирована) кнаружи, в локте и кистевом суставах – максимально возможно разогнута, пальцы также разогнуты и разведены. Положение парализованной ноги: бедро разогнуто, в колене – легкое сгибание. Здоровая рука лежит на туловище или на подушке. Здоровая нога лежит на подушке, слегка согнута в колене и тазобедренном суставах (положение шага).
Укладка на парализованной стороне: голова должна находиться в удобном положении, туловище слегка развернуто и поддерживается подушками сзади и спереди. Положение парализованной руки: она полностью опирается на прикроватный столик, в плечевом суставе согнута на 900 и повернута (ротирована) кнаружи, в локте и кистевом суставах – максимально возможно разогнута, пальцы также разогнуты и разведены. Положение парализованной ноги: бедро разогнуто, в колене – легкое сгибание. Здоровая рука лежит на туловище или на подушке. Здоровая нога лежит на подушке, слегка согнута в колене и тазобедренном суставах (положение шага).
 Укладка на здоровой стороне: голова должна лежать в удобном для пациента положении на одной линии с туловищем, слегка повернутым вперед. Парализованная рука лежит на подушке, согнута в плечевом суставе под углом 900 и вытянута вперед. Положение парализованной ноги: слегка согнута в тазобедренном суставе и колене, голень и стопа уложены на подушку. Здоровая рука располагается в удобном для пациента положении. Здоровая нога разогнута в коленном и тазобедренном суставах.
Укладка на здоровой стороне: голова должна лежать в удобном для пациента положении на одной линии с туловищем, слегка повернутым вперед. Парализованная рука лежит на подушке, согнута в плечевом суставе под углом 900 и вытянута вперед. Положение парализованной ноги: слегка согнута в тазобедренном суставе и колене, голень и стопа уложены на подушку. Здоровая рука располагается в удобном для пациента положении. Здоровая нога разогнута в коленном и тазобедренном суставах.
При лечении положением важно, чтобы на стороне паралича вся рука и ее плечевой сустав располагались на одном уровне в горизонтальной плоскости – это нужно для предотвращения растяжения сумки плечевого сустава под действием силы тяжести руки.
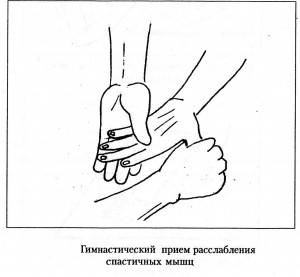
Пассивные движения улучшают кровоток в парализованных конечностях, могут способствовать уменьшению мышечного тонуса, а также стимулируют появление активных движений. Пассивные движения начинают с крупных суставов рук и ног, постепенно переходя к мелким. Пассивные движения выполняют медленно (быстрый темп может повышать тонус мышц), плавно, без резких движений, как на больной, так и на здоровой стороне. Для этого методист (человек, который выполняет реабилитационные мероприятия) одной рукой обхватывает конечность выше сустава, другой – ниже сустава, совершая затем движения в данном суставе в возможно более полном объеме. Число повторов каждого упражнения – 5-10 раз. Пассивные движения сочетают с дыхательной гимнастикой и обучением пациента активному расслаблению мышц. При выполнении пассивных движений в плечевом суставе существует выокий риск травматизации околосуставных тканей, поэтому не надо выполнять резкое отведение в сторну и сгибание парализованной руки в плечевом суставе, резкое заведение руки за голову. Чтобы предупредить растяжение сумки плечевого сустава, применяют прием «ввинчивания» головки плечевой кости в суставную впадину: методист одной рукой фиксирует плечевой сустав, другой рукой обхватывает согнутую в локтевом суставе руку пациента и совершает круговые движения, надавливая в сторону плечевого сустава.
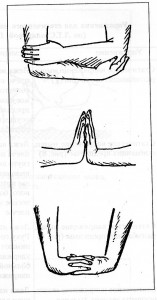 Среди пассивных упражнений необходимо выделить пассивную имитацию ходьбы, которая служит подготовкой пациента к реальной ходьбе: методист, обхватив руками нижнюю треть голеней обеих ног, согнутых в коленных суставах, совершает их попеременное сгибание и разгибание в коленных и тазобедренных суставах с одновременным скольжением стоп по постели.
Среди пассивных упражнений необходимо выделить пассивную имитацию ходьбы, которая служит подготовкой пациента к реальной ходьбе: методист, обхватив руками нижнюю треть голеней обеих ног, согнутых в коленных суставах, совершает их попеременное сгибание и разгибание в коленных и тазобедренных суставах с одновременным скольжением стоп по постели.
При выполнении пассивных движений важно подавлять синкинезии (содружественные движения) в парализованных конечностях. При выполнении упражнений на ноге с целью препятствия синкинезий в паретичной руке пациенту говорят сцепить пальцы рук в положении «замок», обхватить ладонями локти. Для предупреждения содружественных движений в ноге при выполнении движений руками ногу на стороне пареза можно фиксировать лонгетой.
Вслед за пассивными движениями, с которых начинается лечебная гимнастика, переходят к выполнению активных.
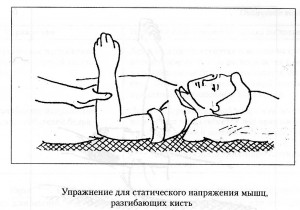
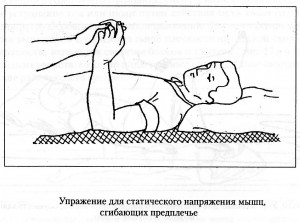
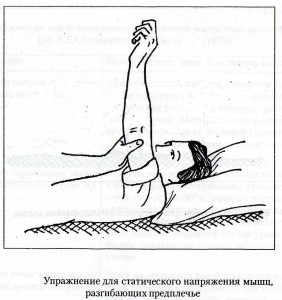
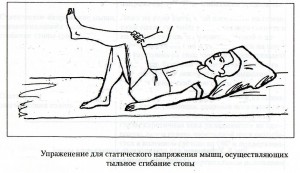
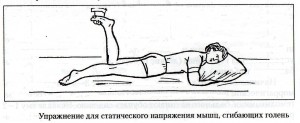
Активную гимнастику при отсутствии противопоказаний начинают при ишемическом инсульте через 7-10 дней, при геморрагическом – через 15-20 дней от начала болезни. Основное требование – строгое дозирование нагрузки и постепенно ее увеличение. Нагрузку дозируют амплитудой, темпом и количеством повторений упражнений, степенью физического напряжения. Различают статические упражнения, сопровождающееся тоническим напряжением мышц, и упражнения динамические: при них выполняются сами движения. При выраженных парезах активные упражнения начинают с таковых статического характера, так как они легче. Эти упражнения заключаются в удержании рук и ног в приданном им положении. В таблице приведены упражнения статического характера.
Упражнения динамического характера выполняются прежде всего для мышц, тонус которых обычно не повышается: для отводящих мышц плеча, супинаторов, разгибателей предплечья, кисти и пальцев, отводящих мышц бедра, сгибателей голени и стопы. При выраженных парезах начинают с идеомоторных упражнений (пациент сначала мысленно представляет себе движение, затем старается выполнить его, при этом проговаривает производимые действия) и с движений в облегченных условиях. Облегченные условия подразумевают устранение разными способами силы тяжести и силы трения, которые затрудняют выполнение движений. Для этого активные движения выполняют в горизонтальной плоскости на гладкой скользкой поверхности, используются системы блоков и гамаков, а также помощь методиста, который поддерживает сегменты конечности ниже и выше работающего сустава.
К концу острого периода характер активных движений становится более сложным, темп и число повторений постепенно, но заметно увеличиваются, приступают к проведению упражнений для туловища (легкие повороты, наклоны в стороны, сгибание и разгибание).
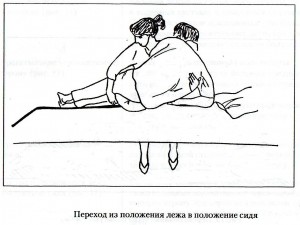
Начиная с 8-10 дня (ишемический инсульт) и с 3-4 недели (геморрагический инсульт) при хорошем самочувствии и удовлетворительном состоянии пациента начинают обучать сидению. Вначале ему 1-2 раза в сутки на 3-5 минут помогают принять полусидячее положение с углом посадки около 300. В течение нескольких дней, контролируя пульс, увеличивают и угол, и время сидения. При перемене положения тела пульс не должен увеличиваться более, чем на 20 ударов в минуту; если возникает выраженное сердцебиение, то уменьшают угол посадки и продолжительность упражнения. Обычно через 3-6 дней угол подъема доводят до 900, а время процедуры до 15 минут, затем начинают обучение сидению со спущенными ногами (при этом паретичную руку фиксируют косыночной повязкой для предупреждения растяжения суставной сумки плечевого сустава). При сидении здоровую ногу время от времени укладывают на паретичную – так учат пациента распределению массы тела на паретичную сторону.
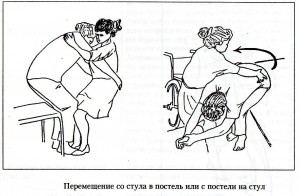
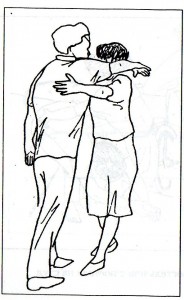
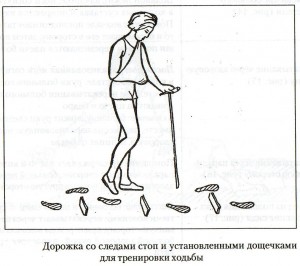 Далее приступают к обучению стояния рядом с кроватью на обеих ногах и попеременно на паретичной и здоровой ноге (фиксируют коленный сустав на пораженной стороне с помощью рук методиста или лонгеты), ходьбе на месте, затем – ходьбе по комнате и коридору при помощи методиста, а с улучшением походки – с помощью трехопорного костыля, палки. Важно выработать у пациента правильный стереотип ходьбы, заключающийся в содружественном сгибании ноги в тазобедренном, коленном и голеностопном суставах. Для этого используют следовые дорожки, причем для тренировки «тройного сгибания ноги» на стороне пареза между следами стоп устанавливают деревянные дощечки высотой 5-15 см. Последним этапом обучения ходьбе является тренировка ходьбы по лестнице. При ходьбе паретичная рука пациента обязательно должна фиксироваться косыночной повязкой.
Далее приступают к обучению стояния рядом с кроватью на обеих ногах и попеременно на паретичной и здоровой ноге (фиксируют коленный сустав на пораженной стороне с помощью рук методиста или лонгеты), ходьбе на месте, затем – ходьбе по комнате и коридору при помощи методиста, а с улучшением походки – с помощью трехопорного костыля, палки. Важно выработать у пациента правильный стереотип ходьбы, заключающийся в содружественном сгибании ноги в тазобедренном, коленном и голеностопном суставах. Для этого используют следовые дорожки, причем для тренировки «тройного сгибания ноги» на стороне пареза между следами стоп устанавливают деревянные дощечки высотой 5-15 см. Последним этапом обучения ходьбе является тренировка ходьбы по лестнице. При ходьбе паретичная рука пациента обязательно должна фиксироваться косыночной повязкой.
Проводимые реабилитационные мероприятия должны приносить максимально возможный восстановительный эффект. Приемы наиболее щадящего ухода отражены в таблице ниже.
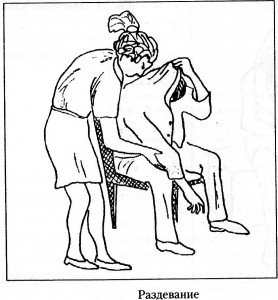
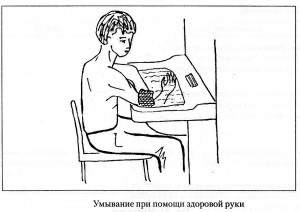
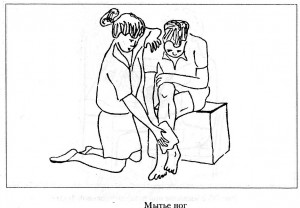
Наравне с обучением пациента ходьбе проводят упражнения по восстановлению бытовых навыков: одеванию, приему пищи, выполнению процедур личной гигиены. Упражнения-приемы по восстановлению самообслуживания отражены в таблице ниже.
Массаж
Массаж начинают при неосложненном ишемическом инсульте на 2-4 день болезни, при геморрагическом – на 6-8 день. Массаж проводят, когда пациент лежит на спине и на здоровом боку, ежедневно, начиная с 10 минут и постепенно увеличивая длительность массажа до 20 минут. Помните: энергичное раздражение тканей, а также быстрый темп массажных движений могут увеличить спастичность мышц! При избирательном повышении мышечного тонуса массаж должен быть избирательным.
На мышцах с повышенным тонусом применяются только непрерывное плоскостное и обхватывающее поглаживание. При массаже противоположных мышц (мышц-антагонистов) используют поглаживание (плоскостное глубокое, щипцеобразное и обхватывающее прерывистое), несильное поперечное, продольное и спиралевидное растирание, легкое неглубокое продольное, поперечное и щипцеобразное разминание.
Направление массажа: плече-лопаточный пояс → плечо → предплечье → кисть; тазовый пояс → бедро → голень → стопа. Особое внимание уделяют массажу большой грудной мышцы, в которой обычно повышен тонус (применяют медленные поглаживания), и дельтовидной мышцы, в которой тонус обычно снижен (стимулирующие методы в виде разминания, растирания и поколачивания в более быстром темпе). Курс массажа 30-40 сеансов.
В условиях стационара реабилитационные мероприятия проводятся не дольше 1,5-2 месяцев. При необходимости продолжить восстановительное лечение пациента переводят в учреждение реабилитации амбулаторного типа.
Амбулаторные реабилитационные мероприятия в восстановительном и резидуальном периодах инсульта
На амбулаторное реабилитационное лечение пациентов направляют не ранее чем через 1,5 месяца после ишемического инсульта и 2,5 месяца после геморрагического инсульта. Амбулаторной реабилитации подлежат пациенты с двигательными, речевыми, чувствительными, координаторными нарушениями. Амбулаторная реабилитация, проводимая пациенту, перенесшему инсульт год и более назад, даст положительный эффект при условии наличия признаков продолжающегося восстановления функций.
Основные амбулаторные реабилитационные мероприятия:
— медикаментозная терапия (назначается строго врачом);
— физиотерапия;
— кинезотерапия;
— психотерапия (проводится врачами соответствующих специальностей);
— восстановление высших корковых функций;
— трудотерапия.
Физиотерапия
Проводится под контролем врача-физиотерапевта. Физиотерапевтические процедуры назначаются не ранее чем через 1-1,5 месяца после ишемического инсульта и не ранее чем через 3-6 месяцев после геморрагического.
Пациентам, перенесшим инсульт, противопоказаны:
— общая дарсонвализация;
— общая индуктометрия;
— УВЧ и МВТ на шейно-воротниковую зону.
Разрешается:
— электрофорез растворов вазоактивных препаратов;
— местные сульфидные ванны для верхних конечностей;
— постоянное магнитное поле на шейно-воротниковую область при нарушениях венозного оттока;
— общие морские, хвойные, жемчужные, углекислые ванны;
— массаж шейно-воротниковой зоны ежедневно, курс 12-15 процедур;
— парафиновые или озокеритовые аппликации на паретичную конечность;
— точечный массаж;
— иглорефлексотерапия;
— диадинамические или синусоидально-модулированные токи;
— местное применение токов д’Арсонваля;
— электростимуляция паретичных мышц.
Кинезотерапия
Противопоказание для кинезотерапии – АД выше 165/90 мм.рт.ст., тяжелые нарушения сердечного ритма, острые воспалительные заболевания.
В раннем восстановительном периоде применяются следующие виды кинезотерапии:
1) лечение положением;
2) активные движения в здоровых конечностях;
3) пассивные, активно-пассивные и активные с помощью, либо в облегченных условиях движения в паретичных конечностях;
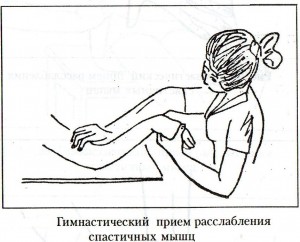
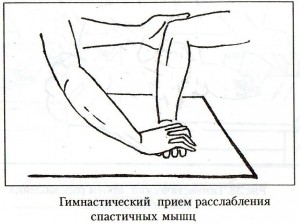
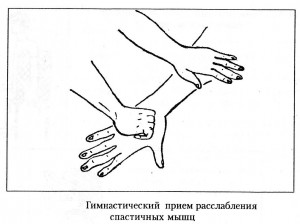
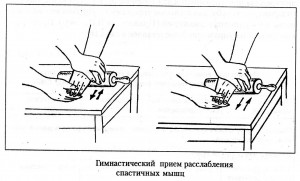
4) упражнения на расслабление в сочетании с точечным массажем.
Направление проведения упражнений: плече-лопаточный пояс → плечо → предплечье → кисть; тазовый пояс → бедро → голень → стопа. Все движения нужно выполнять плавно, медленно в каждом суставе, во всех плоскостях, повторяя их 10-15 раз; все упражнения обязательно сочетаются с правильным дыханием (оно должно быть медленным, плавным, ритмичным, с удлиненным вдохом). Следите, чтобы не было болезненных ощущений во время выполнения упражнений. Восстановлению правильных навыков ходьбы придается особое значение: важно уделять больше внимания тренировке равномерного распределения веса тела на больную и здоровую конечности, опоры на всю стопу, обучению «тройному укорочению» (сгибанию в тазобедренном, коленном и разгибанию в голеностопном суставах) паретичной ноги без отведения ее в сторону.
В позднем восстановительном периоде часто имеет место выраженное повышение мышечного тонуса. Для его снижения нужно выполнять специальные упражнения. Особенность этих упражнений: при лечении положением паретичные руку и ногу фиксируют на более длительное время. Съемные гипсовые лонгеты накладывают на 2-3 часа 2-4 раза в день, а при значительной спастичности оставляют на ночь.
Автор: Екатерина Соловьева